Боль при панкреатите
Два главных признака хронического панкреатита: боль в животе и нарушение продукции ферментов.
Боль отмечается у 9 из десяти больных. Боль часто сопутствует развитию заболевания, но через полтора десятилетия болезни может совсем исчезнуть. Точно объяснить причину возникновения боли не могут, как не могут дать стройной и единообразной теории развития ХП. Скорее всего, это сочетанное действие на нервные окончания воспаления, отёка, нарушения проходимости протоков, ишемии железы. Боль не имеет типичной локализации, чаще опоясывающая, но может быть локальной в верхнем или среднем отделе живота, и даже в спине выше поясницы. Может быть в подложечной области и в левом подреберье. И что интересно, со временем боль способна мигрировать в другое место, поменяв типичную для конкретного пациента «область боли».
С течением воспалительного процесса и снижением функциональной активности железы к ХП присоединяется энтерит, обусловленный нарушением жизнедеятельности нормальной бактериальной флоры кишки, и боль из верхних отделов живота смещается в околопупочную область. Получается, что железа меньше болит из-за замещения её фиброзной — рубцовой тканью, но начинают болеть другие органы — всё крепко связано одной желудочно-кишечной «цепью». У злоупотребляющих алкоголем вместо железы начинает болеть печень. Меняется не только характер болей, но и их сила. Если вначале процесса у половины пациентов боли очень выражены, то чем дальше, тем меньше болит. Характер боли претерпевает изменения, отходя от режущих и жгучих, в сторону спастических и тянущих.
Боли, как правило, возникают во время еды, потому что железа «напрягается» для производства сока. Эти боли вынуждают пациентов отказываться от еды, поэтому больной панкреатитом редко бывает толстым, всё больше истощённым.
Почему панкреатита опасаются?
Клинические проявления хронического панкреатита появляются через пять лет от начала процесса, течение его отличается от острого панкреатита — клинические симптомы мягче и не столь агрессивно течение, нет общей неотвратимости скорого и болезненного конца жизни. Но и хроническая болезнь поджелудочной железы характеризуется серьёзным воспалением органа с постепенной гибелью ткани или замещением её рубцовой. И с каждым обострением всё большая часть железы атрофируется, выключаясь из активной жизни.
Рубцы нарушают нормальный отток обильно вырабатывающихся секретов, меленькие протоки раздуваются, образуя кисты. Внутри разнокалиберных кист в густом растворе ферментов плавают омертвевшие ткани железы. При присоединении инфекции в кистах образуется гной. При большой длительности процесса в железе почти не остаётся железистой ткани — сплошной рубец.
Во время обострений качество жизни портится, и не только качество, в первое десятилетие болезни пятая часть пациентов погибает, потому что железа хоть и маленькая, но очень важная для организма, вырабатывает ферменты, которые, вырвавшись во время воспаления из клеток и кист, сами её и переваривают. А через 20 лет недосчитывается уже половина пациентов, погибающих от осложнений и инициированных болезнью острых процессов: тромбозов сосудов, язв слизистой, гепатита и аденокарциномы поджелудочной железы.
Осложнения хронического панкреатита
Повреждение поджелудочной железы при хроническом панкреатите часто приводит к развитию осложнений в дальнейшем.
Приблизительно в 50% случаев хронический панкреатит приводит к развитию сахарного диабета. Это осложнение развивается спустя годы после постановки диагноза панкреатита (обычно проходит около 20 лет, прежде чем разовьется сахарный диабет).
Диабет возникает, когда клетки поджелудочной железы больше не способны синтезировать инсулин — гормон, который необходим для расщепления глюкозы с целью получения энергии. Главные симптомы диабета:
- сильная жажда;
- частое мочеиспускание, особенно ночью;
- выраженная слабость;
- потеря веса и мышечной массы.
Если на фоне хронического панкреатита развивается диабет, вам потребуются регулярные инъекции (уколы) инсулина, чтобы компенсировать его отсутствие в организме.
Любое хроническое заболевание, особенно связанное с постоянной болью может оказывать отрицательный эффект на эмоциональное и психическое здоровье. В ходе исследования пациентов с хроническим панкреатитом выяснили, что у одного из 7 человек развивались психологические и эмоциональные проблемы: стресс, тревога или депрессия.
Другим частым осложнением хронического панкреатита являются псевдокисты — это полости (пузыри), заполненные жидкостью на поверхности поджелудочной железы. Псевдокисты образуются у каждого четвертого больного хроническим панкреатитом. В большинстве случаев псевдокисты не вызывают никаких симптомов и являются случайной находкой при КТ-исследовании (компьютерной томографии). Однако, у некоторых людей псевдокисты вызывают:
- вздутие живота;
- нарушение пищеварения;
- тупые боли в животе.
Если псевдокисты небольших размеров и не вызывают никаких симптомов, то в лечении нет необходимости. Они обычно самостоятельно исчезают. Лечению подлежат псевдокисты более 6 см в диаметре, причиняющие беспокойство. В таких случаях выше риск разрыва кисты, внутреннего кровотечения или присоединения инфекции.
Лечение псевдокисты заключается в удалении из нее жидкости с помощью иглы, введенной через кожу. Альтернативой является эндоскопическое дренирование, когда через рот в пищеварительную системы проводят тонкую гибкую трубку — эндоскоп. Удаление жидкости производится с помощью специальных микроинструментов.
Иногда псевдокисты лечат, удаляя часть поджелудочной железы с помощью малоинвазивной операции — лапароскопической дистальной резекции поджелудочной железы.
Диагностика
Очень непростое дело, но когда при рентгенографии брюшной полости в проекции поджелудочной железы видны камни, то это считается достаточным для выставления диагноза. А вот УЗИ для обнаружения хронического панкреатита не применяется из-за никакой информативности, железа не видна совсем.
Помогает поставить диагноз и следить за изменениями поджелудочной железы КТ, а вот МРТ много хуже по качеству.
Совпадает по чувствительности с КТ и эндосонография — комбинация эндоскопии с УЗИ, плюс сразу же можно взять пункцию из железы. При неопределённости инструментального обследования могут выполняться функциональные тесты, которые косвенно оценивают рабочие возможности органа при поздних стадиях, когда расцвела секреторная недостаточность, но их информативность оставляет желать лучшего.
Хронический панкреатит
Симптомы хронического поражения поджелудочной железы вне периода обострения бывают стертыми.
Основными признаками этой патологии являются боль в животе, повторная рвота и метеоризм;
При хроническом воспалении поджелудочной железы отмечается диспепсия с выделением «панкреатического кала», отличающегося зловонностью и большим количеством непереваренного жира. При копрологическом исследовании определяется стеаторея, китаринорея, амилорея, креаторея;
У больных часто возникает отвращение к жирной и тяжелой пище. При прогрессировании хронического панкреатита присоединяются симптомы холецистита и сахарного диабета;
При дуоденорентгенографии видна деформация двенадцатиперстной кишки, вызванная давлением головки железы. При томографии и изотопном сканировании отмечается изменение плотности тканей. Иногда в брюшной полости определяется жидкость;
Острое и хроническое воспаление поджелудочной железы требует точной диагностики и верно выбранного метода лечения, поэтому при наличии любых симптомов, указывающих на наличие заболевания, необходимо немедленно посетить врача.
Когда начинать следить за холестерином?
Для профилактики не бывает слишком рано. Лучше привыкать следить за своим здоровьем с молодого возраста, тогда оно преподнесёт вам меньше неприятных сюрпризов
Особенно важно уделять внимание своему здоровью после 40 лет, это актуально как для мужчин, так и для женщин. У мужчин ишемическая болезнь сердца может начать развиваться раньше, чем у женщин. Это объясняется гормональным фоном
У женщин детородного возраста в организме больше “хорошего” холестерина, в то время как у мужчин перевес может склоняться в сторону “плохого”. После наступления менопаузы уровень “плохого” холестерина у женщин также может начать расти вместе с уровнем триглицеридов
Это объясняется гормональным фоном. У женщин детородного возраста в организме больше “хорошего” холестерина, в то время как у мужчин перевес может склоняться в сторону “плохого”. После наступления менопаузы уровень “плохого” холестерина у женщин также может начать расти вместе с уровнем триглицеридов.
Если раньше считалось, что от атеросклероза страдают преимущественно люди зрелого и пожилого возраста, то сейчас болезнь диагностируют у более молодых пациентов, поэтому разумно будет начать контролировать уровень холестерина в 30-35 лет. Если анализ покажет, что всё в норме, повторную проверку можно проводить через 3-4 года, если же уровень холестерина повышен или наблюдается генетическая предрасположенность к развитию заболеваний сердца и сосудов, то проверять уровень холестерина стоит чаще.
Страдают ли дети от повышенного холестерина?
Уровень холестерина у детей, как правило, не поднимается выше нормы, однако они тоже могут попасть в группу риска, если в их семье обнаружена наследственная гиперхолестеринемия. В этом случае ребёнка поставят на учёт у педиатра-кардиолога с раннего возраста. Контрольный анализ уровня холестерина стоит сделать в возрасте двух лет, а затем периодически повторять.
Сбор анамнеза
Поскольку проявления многих билиарных и желудочно-кишечных патологий во многом схожи с симптомами этой болезни, нужно провести точное диагностирование.
При диагностике хронического панкреатита важно узнать о наличии подобных приступов в анамнезе. Это заболевание склонно к рецидивированию, поэтому, как правило, повторяется при погрешностях в диете и употреблении спиртного
Большинство людей, страдающих этой болезнью, имеют другие патологии желудочно-кишечного тракта и желчевыводящих путей.
- При этом заболевании больные предъявляют жалобы на боли в животе, рвоту без предшествующей тошноты и слабость. Как правило, люди, страдающие этим недугом, имеют недостаточную массу тела. Причина кроется в том, что после еды боли усиливаются, потому больные не едят и теряют вес;
- Часто пациенты жалуются на «синяки», которые возникают из-за микроциркуляторных расстройств кровообращения. На коже могут быть видны кровоизлияния и петехиальная сыпь;
Почти у всех пациентов наблюдается диспепсия, причем жидкий кал имеет зловонный запах и содержит непереваренный жир.
Причины возникновения заболевания
Нарушение работы поджелудочной железы происходит вследствие повреждения тканей органа. Панкреатический сок поджелудочной состоит из трипсина, липазы и прочих пищеварительных ферментов, которые с легкостью расщепляют поступающие в организм белки, жиры и углеводы.
В случаях, когда панкреатический сок не попадает в кишечник, он действует внутри железы, развивается процесс «самопереваривания». Ферменты расщепляют свои же ткани. Под их воздействием погибает часть клеток, остальные устойчивы к перевариванию, начинается воспаление поджелудочной железы.
Отток панкреатического сока нарушается под влиянием следующих факторов:
- механические (употребление чрезмерного количества алкоголя, курение, неправильное питание, желчнокаменная болезнь, травмы брюшной полости);
- наследственная предрасположенность;
- аутоиммунные заболевания (красная волчанка, артрит);
- стрессы.
В тех случаях, когда при первой атаке острого панкреатита, пациенту не предоставили необходимую медицинскую помощь, воспаление переходит в хроническую форму. Одновременное нарушение работы поджелудочной железы и желчевыводящих путей ведет к холецистопанкреатиту и дальнейшему развитию перитонита.
Симптомы хронического панкреатита
Повторные приступы болей в животе являются наиболее характерным симптомом хронического панкреатита. Боль обычно возникает по центру живота или в его левой половине и может распространяться (отдавать) в спину. Большая часть пациентов описывают свою боль как тупую и в то же время очень сильную. Боль длиться несколько часов, а иногда и дней. Боль возникает после приема пищи, чаще — без причины.
Описанные приступы могут сопровождаться тошнотой и рвотой. По мере дальнейшего развития хронического панкреатита приступы становятся более тяжелыми и частыми. В некоторых случаях боль сохраняется и между приступами, лишь меняя характер на легкий или умеренный. Чаще такое случается у людей с панкреатитом, которые не могут отказаться от алкоголя несмотря на свой диагноз. Напротив, люди, которые отказываются от алкоголя и курения, могут наблюдать снижение выраженности и частоты эпизодов боли. Прогрессирующий хронический панкреатит
Со временем при хроническом панкреатите поджелудочная железа теряет способность вырабатывать пищеварительные соки, которые необходимы для расщепления пищи в кишечнике. Как правило, это происходит спустя годы от первых проявлений заболевания. В отсутствии пищеварительного сока плохо перевариваются жиры и определенные белки, что приводит к появлению зловонного стула с жирным блеском, который плохо смывается при сливе воды в туалете. Наблюдаются и другие симптомы:
- снижение веса;
- потеря аппетита;
- желтуха (пожелтение кожи и склер);
- жажда, частое мочеиспускание, слабость,- симптомы присоединившегося диабета.
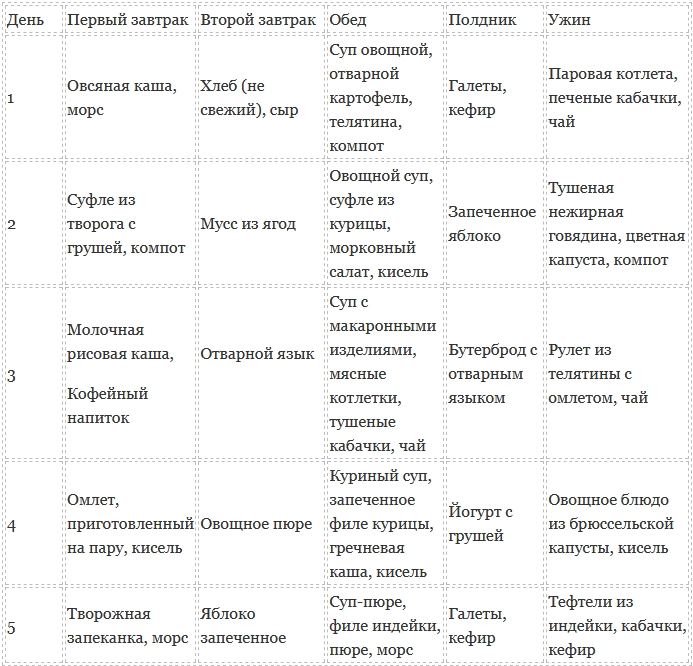
Основные принципы диеты
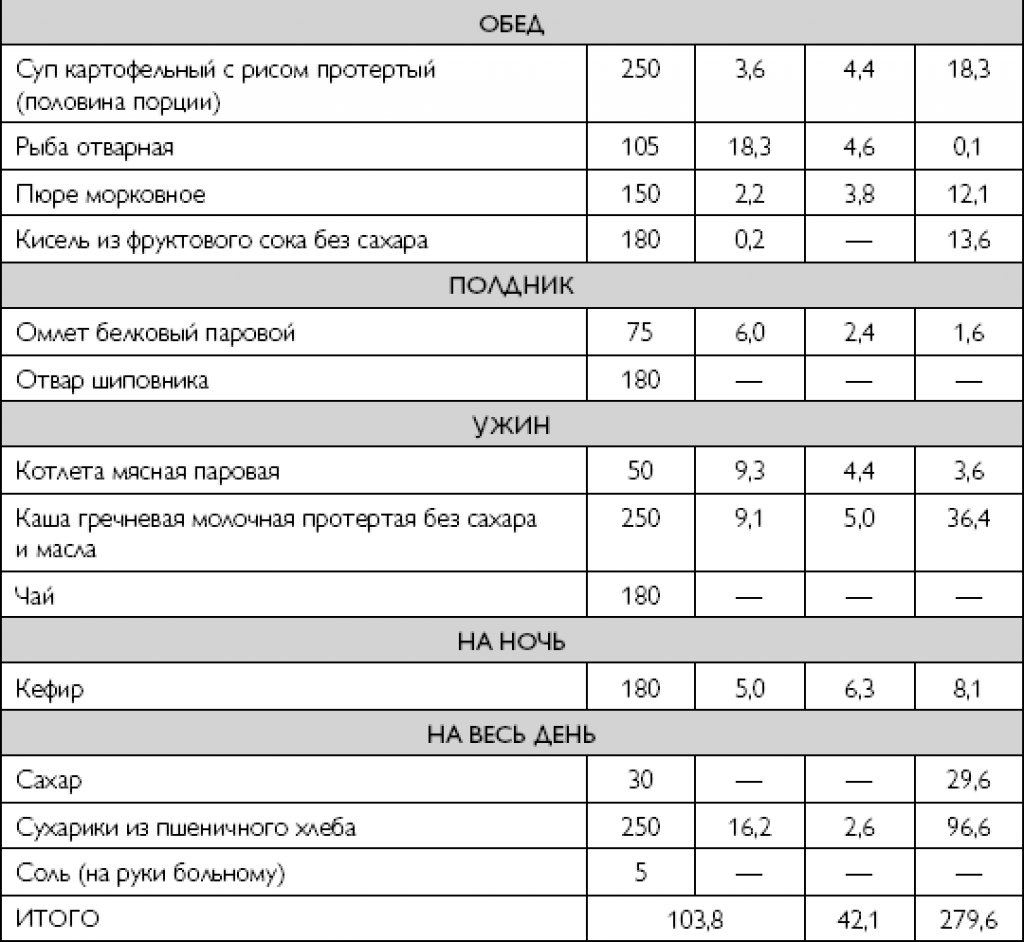
В течение недели после начала острого воспаления постепенно переходят на малокалорийное питание. Разрешается есть, все, что не вызывает обострение симптомов. Потребление белка должно составлять 1,5 г на 1 кг массы тела, жира — от 7 до 15 г на 1 кг веса в день. Рекомендуется с помощью пищи обеспечить поступление в организм 25-35 ккал на 1 кг массы тела в день.
Потребление витаминов и минеральных элементов:
| Витамины и минералы | Суточное потребление |
| Витамин А | 0,8-1,0 мг |
| Витамин D | 20 мкг |
| Витамин Е | 11-15 мг |
| Витамин К | 60-80 мкг |
| Тиамин | 1,0-1, 3 мг |
| Фолиевая кислота | 300 мкг |
| Кальций | 1000 мг |
| Магний | 300-400 мг |
| Цинк | 7-16 мг |
Периодичность — не 3-4 обильных приема пищи, а 6-7 небольших с интервалом 2,5-3 часа. Диета, отказ от спиртного — лучшая профилактика острого воспаления поджелудочной железы. Также риск панкреатита уменьшается при снижении уровня холестерина в крови.
Ранее больным панкреатитом рекомендовали диеты с абсолютным запретом на жир. Заместительная терапия ферментами облегчает переваривание любой пищи. Торговые названия препаратов: Креон, Панкреатин. Фестал предпочтительнее при сочетании воспаления поджелудочной с заболеваниями желчного и печени. При остром панкреатите ферменты не используют.
Питание в острой стадии панкреатита
 В острейшей стадии болезни с выраженным болевым синдромом и признаками значительного нарушения пищеварения может быть использовано непродолжительное лечебное голодание. Эта рекомендация озвучена еще врачами прошлых веков, которые при остром панкреатите назначали своим пациентам холод (на область воспаленного органа), голод и физический покой. В этот период допустимо нераздражающее витаминизированное и щелочное питье, при необходимости назначается парентеральное (внутривенное) питание. А вот применение ферментов в этот период нецелесообразно, ведь в кишечник попросту не поступает никакая нуждающаяся в переваривании пища.
В острейшей стадии болезни с выраженным болевым синдромом и признаками значительного нарушения пищеварения может быть использовано непродолжительное лечебное голодание. Эта рекомендация озвучена еще врачами прошлых веков, которые при остром панкреатите назначали своим пациентам холод (на область воспаленного органа), голод и физический покой. В этот период допустимо нераздражающее витаминизированное и щелочное питье, при необходимости назначается парентеральное (внутривенное) питание. А вот применение ферментов в этот период нецелесообразно, ведь в кишечник попросту не поступает никакая нуждающаяся в переваривании пища.
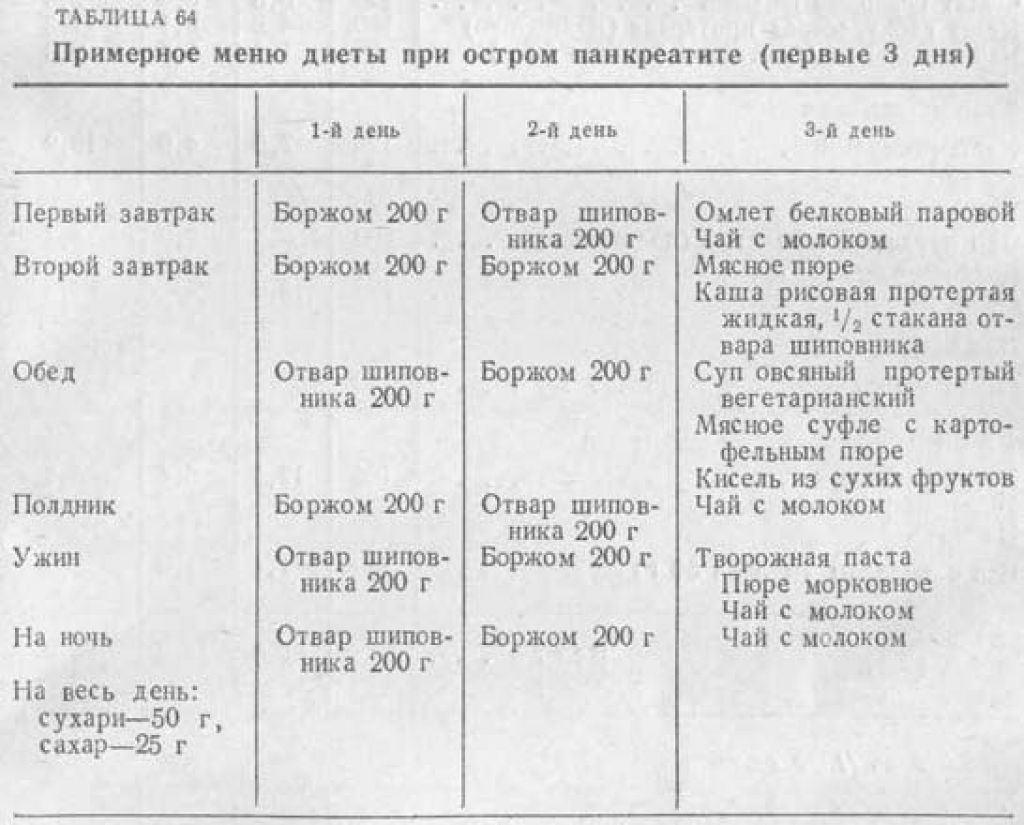
Голодание при остром панкреатите обычно длится 2–3 дня. За это время симптоматика утихает, что дает возможность переходить на диетическое питание – поэтапно:
- Первые дни после голодания питание малокалорийное и максимально щадящее. Блюда пюре образные, полужидкие, протертые. Их готовят на пару или отваривают, при подаче охлаждают до температуры тела. Такое меню преимущественно углеводное и не предполагает использования многокомпонентных рецептов и специй.
- После уменьшения выраженности симптомов панкреатита питание становится более разнообразным и калорийным. При этом меню расширяют постепенно, ориентируясь на самочувствие и степень усвоения пищи. На 4–5 день вводят легко усваивающиеся белки (творог, вываренное нежирное мясо, яйца), затем небольшое количество сливочного масла. Растительные масла пока не используются. Блюда по-прежнему отварные и паровые. Их уже не протирают, а измельчают или подают в виде супов, суфле и запеканок.
- В последующие 8–12 месяцев питание при панкреатите остается щадящим и дробным, хотя и не столь строгим. В целом в этот период рацион напоминает меню при хроническом панкреатите. Вводятся растительные масла, блюда становятся более разнообразными.
Диету с первых дней после завершения голодания дополняют использованием ферментных препаратов. Для этого назначается, например, Микразим. Это позволяет частично компенсировать недостаток собственных ферментов поджелудочной железы, избежать ее перегрузки
Это особенно важно при потреблении жиросодержащих продуктов
Соблюдение диеты при панкреатите – важнейший лечебный момент в период обострения. Именно она способствует постепенной нормализации работы воспаленной поджелудочной железы и всего пищеварительного тракта. А назначаемые препараты помогают справиться с симптомами, частично снять нагрузку с пораженного органа и компенсировать относительную ферментную недостаточность.
Эффективность диеты при панкреатите

Хронический панкреатит и его острые формы доставляют большой дискомфорт всему организму. Симптомами данного заболевания считается острая боль в области живота, слабость, тошнота и рвота.
При панкреатите поджелудочной железы соблюдение лечебной диеты — обязательно. Лечебное питание позволяет снять боль, привести в порядок пищеварительную систему и улучшить работу желудочно-кишечного тракта.
Эффективность диеты состоит в том, что предлагаемое меню и специальные продукты питания, лечат поджелудочную и производят своего рода «разгрузку» всей системы пищеварения.
Многие диетологи утверждают, что эффективным вступлением к данной диете должно стать специальное лечебное голодание. Начинаться оно должно сразу после выявления симптомов данного панкреатита поджелудочной железы. 2-3 дня необходимо голодать (в зависимости от болевого синдрома) и далее начать диету.
Голодание при панкреатите полезно, так как при приеме продуктов питания, идет сильная нагрузка на организм. Из-за этого появляется воспаление и боль в области желудка. Поэтому данный метод вхождения в диету настолько важен и эффективен.
Диета Стол №5 при панкреатите основана на употреблении определенных продуктов питания. Меню и рацион данного способа лечения поджелудочной, будет рассмотрен далее.
Правила питания

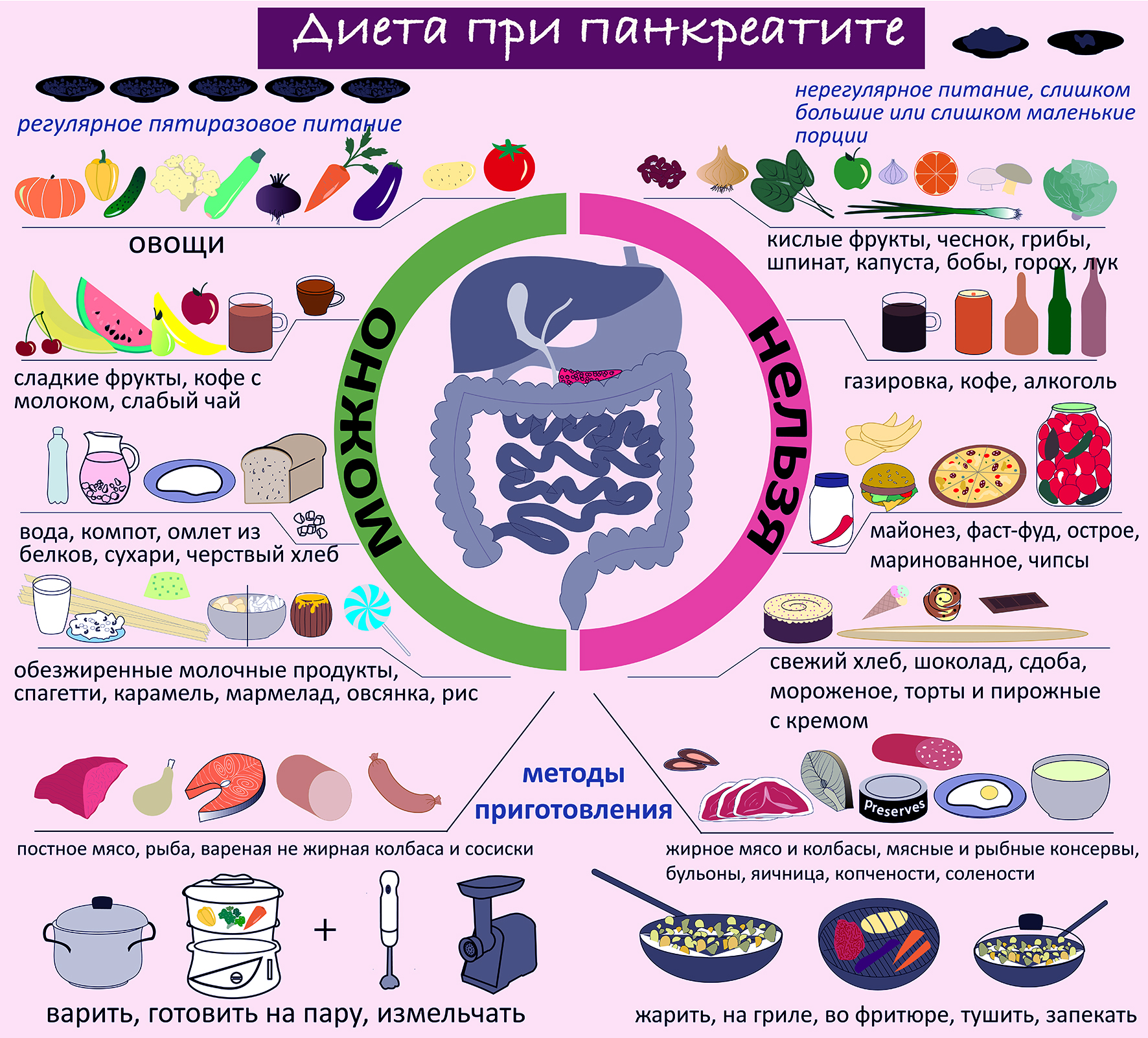
Правила питания при панкреатите поджелудочной железы:
- употреблять пищу одной консистенции, желательно однородной (каша, суп..);
- порции должны быть маленькими;
- необходимо постоянно пить (чистая вода, отвары, зеленый чай);
- употреблять в еду пищу в жидком или кремообразном виде (пюре, желе, протертые супы, бульоны).
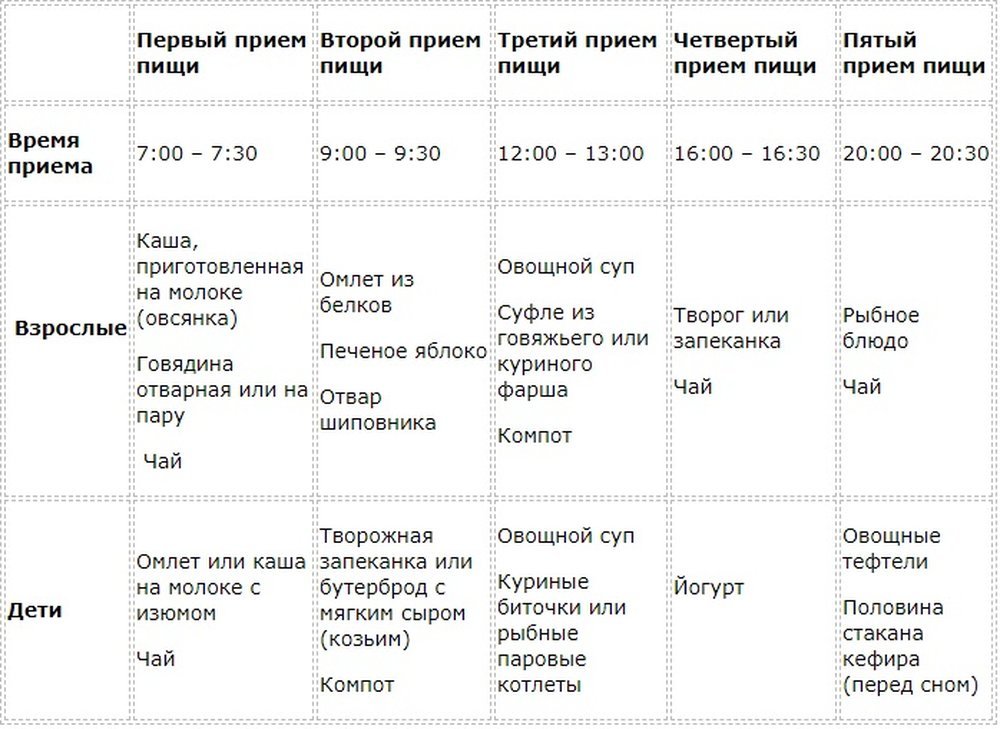
- питаться 5-6 раз в день;
- исключить: сладкое, соленое, жареное и копченое;
- исключить употребление пищи в сыром виде (овощи/фрукты)
- включить в рацион небольшие порции пищи, не стимулирующей к усиленной выработке желудочного сока (подсушенный хлеб, несладкий бублик — в малых количествах).
Правила диеты при остром панкреатите аналогичны хроническому варианту. При хронической форме панкреатита поджелудочной железы лечебное голодание длится 3-4 дня.
Меню и прием продуктов при данной диете носит более строгий характер. Допустимы легкие бульоны и каши. Все это должно сопровождаться обильным питьем чаев и чистой воды.
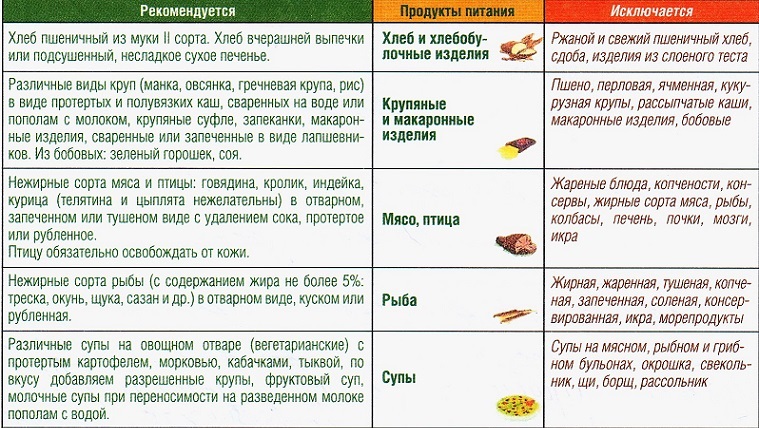
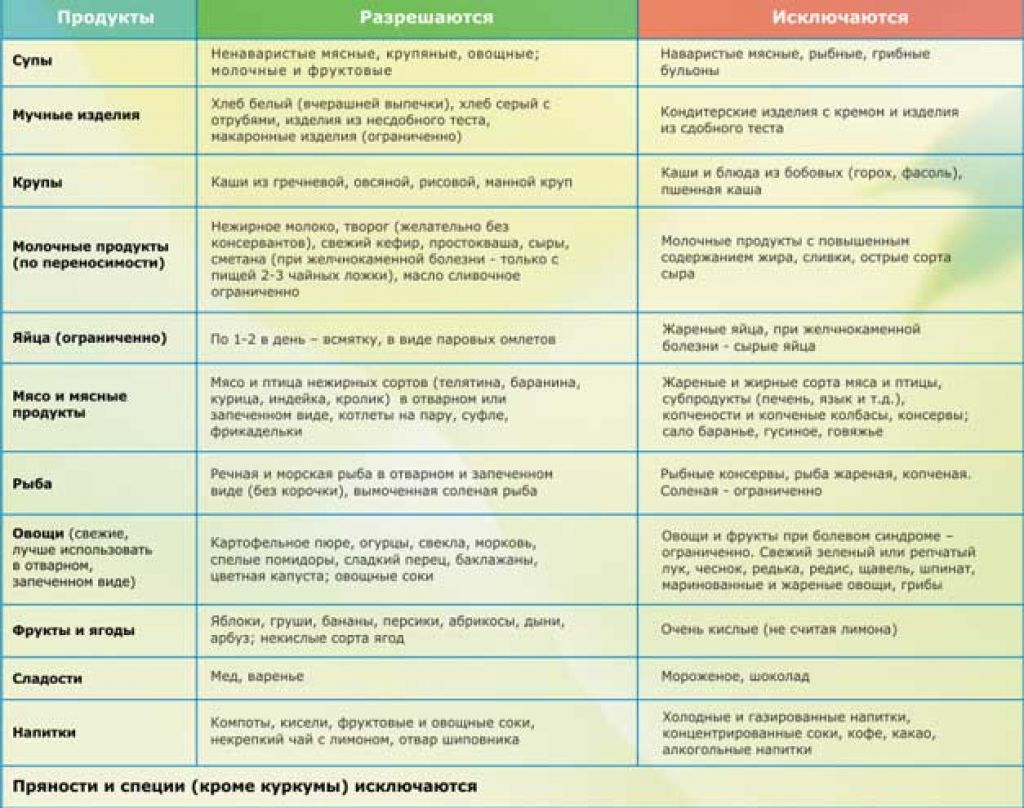
Что можно, а что нельзя есть?

Продукты питания, которые можно употреблять на диете Стол номер 5 при панкреатите:
- мясо отварное мелко рубленное (телятина, курица, крольчатина): котлеты на пару, суфле
- рыба на пару или отварная;
- крупы: гречка, рис, манка, овсянка;
- молочка: кефир, ряженка или простокваша 1-5% не более.
- яйца (сваренные всмятку), но употреблять в малых количествах.
- овощи запеченные или на пару;
- фрукты запеченные или в виде компотов;
- из сладкого: желе, зефир;
- хлеб (белый подсушенный — употреблять в малых количествах);
- напитки (чай, чистая вода, отвары).

Итак, диета при панкреатите поджелудочной железы, что нельзя есть:
- мясо и рыба жирных сортов;
- жареное;
- соленое;
- копченое;
- мучное (кроме вышеупомянутого);
- консерванты;
- из молочки: творог, сметана, молоко (любая жирная молочка);
- яйца (сваренные вкрутую, омлет);
- сырые фрукты и овощи;
- алкоголь;
- сладости и напитки (не включенные в список разрешенных).
Правила питания диеты при панкреатите должны тщательно соблюдаться. Никаких отклонений от представленного меню.
Рацион питания при хронической форме состоит из овощей, которые не ведут к усиленной выработке желудочного сока. Поэтому, если вы внесете изменения в предложенное меню, болезнь возрастет с новой силой.
При обострении панкреатита поджелудочной железы диета становится более строгой. Стараемся употреблять в пищу больше легких, «водных» супов и каш.
Необходимо исключить возможность процесса воспаления в желудке. Соответственно, работу ему необходимо облегчить с помощью специально продуманного «облегченного» меню.
Симптомы панкреатита
Обе формы панкреатита сопровождаются болями, расстройствами работы желудка и кишечника, тошнотой и рвотой (это самые характерные симптомы панкреатита). Однако стоит подробнее рассмотреть симптомы острой и хронической формы данного заболевания.
Острый панкреатит
Характеризуется очень сильным болевым синдромом. Терпеть такую боль невозможно, поэтому пациенту сразу вызывают скорую и больного везут в хирургическое отделение. Боли при остром панкреатите пациент испытывает как в верхней части живота, так и во всему обхвату живота (опоясывающие боли). Появляется тошнота, рвота, вздутие живота. Пациент жалуется на болезненность при прощупывании живота. Учащается сердцебиение, давление может понизиться.
Хронический панкреатит
Симптомы хронического панкреатита проявляются перманентно и периодически обостряются после воздействия различных раздражителей. Человек чувствует постоянную тупую боль в эпигастрии и обоих подреберьях, из-за нехватки ферментов для переваривания пищи может возникать понос, вздутие в животе, неустойчивый стул. В периоды обострения панкреатита пациент должен следовать предписаниям своего лечащего врача или обратиться в службу скорой помощи.
Запор при панкреатите
При реактивном воспалении может появиться запор. Но его причина — не само заболевание, а нарушение оттока желчи. Лечить запор нужно, но сначала необходимо исключить первопричину.
Диета при разных формах воспаления
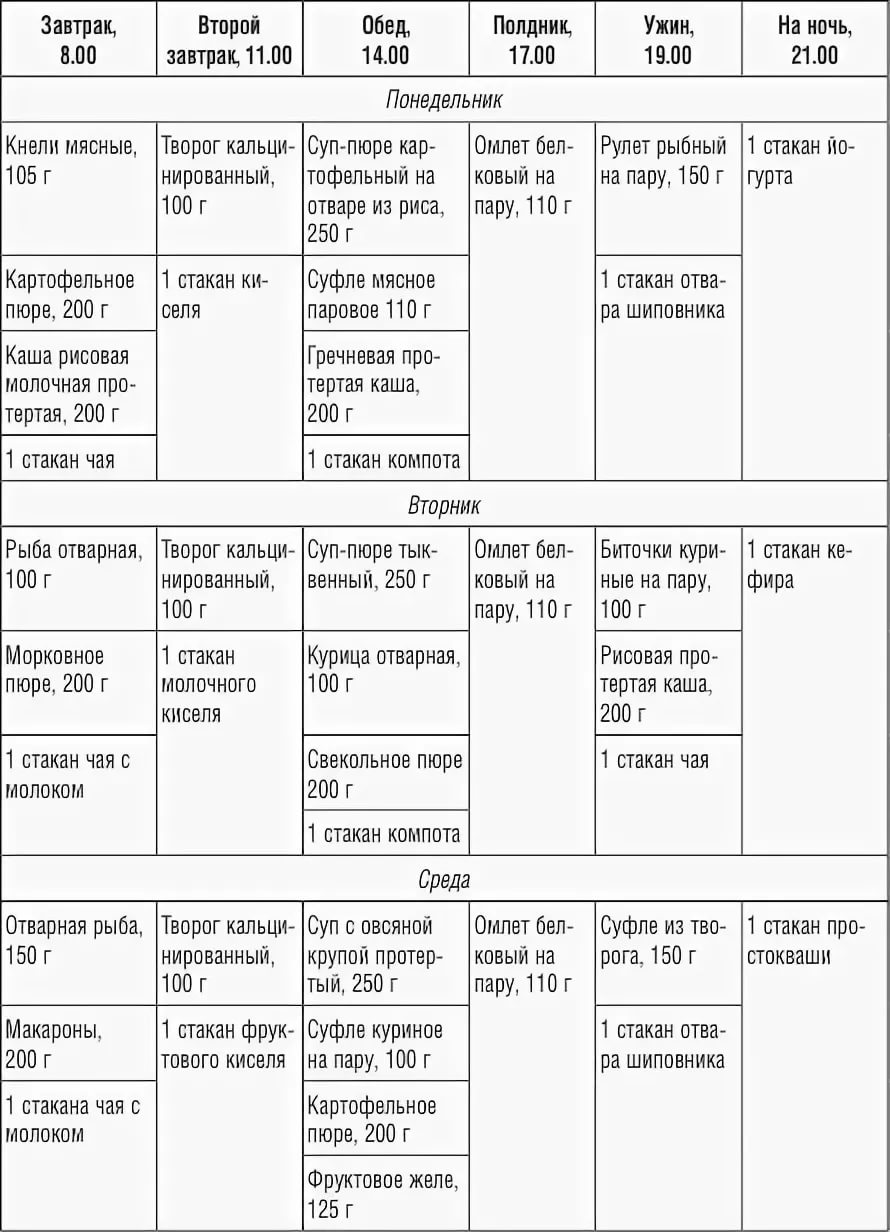
После приступа острого панкреатита, а именно в течение 3 дней, необходимо полное голодание. Его цель: остановить выработку сока, который переваривает саму ПЖЖ. За это время признаки заболевания стихают. Для нейтрализации кислотной среды желудка рекомендуется пить щелочную минеральную воду. Питаться можно только блюдами в виде пюре или суфле.
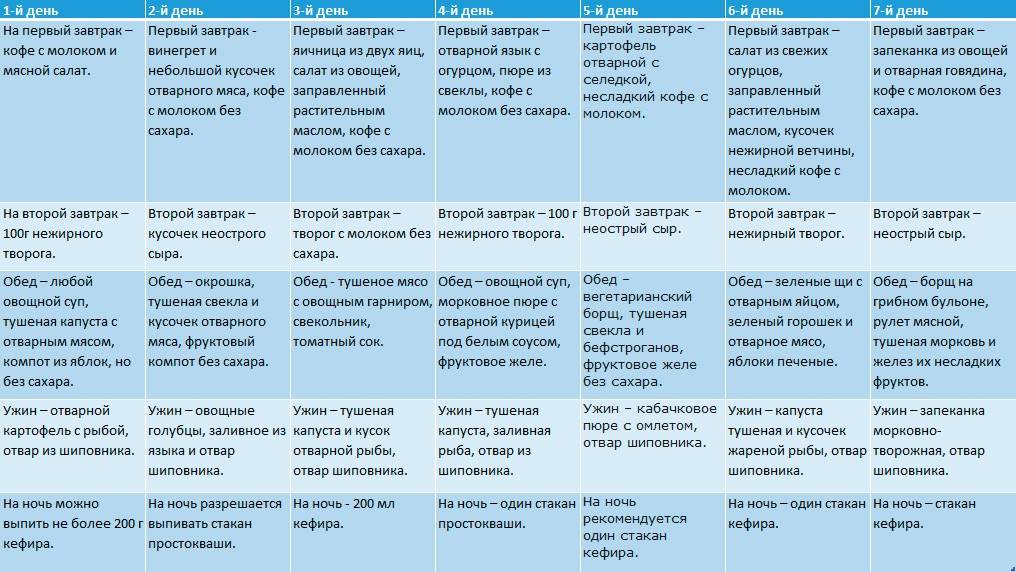
Для хронического панкреатита характерна быстрая потеря протеинов. Для восполнения белковых резервов организма их приходится постоянно включать в рацион, треть должна быть растительного происхождения. Молочные продукты можно принимать как в первой, так и во второй половине дня. Источником энергии остаются углеводы, содержащиеся в картофеле, сухарях, макаронах и кашах. Эти рекомендации соблюдаются и при организации праздничных застолий.
Особенности приготовления диетических блюд
Лечебное питание должно быть индивидуальным. Однако существуют общие принципы кулинарной обработки продуктов для уменьшения количества раздражителей Механические: клетчатка, лигнин, гемицеллюлоза в растительных, соединительные ткани — в животных продуктах. Химические раздражители — определенные вещества, усиливающие активность пищеварительных желез и всего ЖКТ.
Должны быть исключены из рациона при диетотерапии панкреатита:
- грибы, сырая редька, редиска, чеснок и лук, богатые механическими раздражителями;
- соленая, копченая, вяленая рыба, содержащая много химических раздражителей;
- мясные, грибные и рыбные бульоны, богатые экстрактивными веществами;
- алкоголь, как сильный химический раздражитель.
Содержание механических раздражителей в продуктах уменьшается при измельчении и мягкой тепловой обработке (отваривании, тушении). Мясо после освобождения от хрящей и жил тщательно измельчают. Крупы предварительно намачивают и разваривают в воде.
Жарение не допускается, так как при этой тепловой обработке образуется вредная корочка. Предпочтительнее отваривание. Содержание химических раздражителей в продуктах уменьшается при варке в воде или на пару.
Тушение занимает промежуточное положение между обжариванием и отвариванием. При этом способе новые химические раздражители не образуются, но могут остаться уже имеющиеся в продуктах. Преимущество тушения — лучшее сохранение биоактивных веществ в пище после тепловой обработки.
Питание при хроническом панкреатите
Нередко, люди, страдающие хроническим панкреатитом, приобретают «страх перед едой». В результате чего возникает прогрессирующее снижение массы тела, дефицит жирорастворимых витаминов и необходимых нутриентов.
Вот основные принципы питания при хроническом панкреатите:
- отказ от алкоголя;
- регулярный прием пищи;
- не допускать переедания, желательно заканчивать прием пищи, когда пришло чувство насыщения;
- ограничение кондитерских изделий и сахара;
- минимизировать количество насыщенных жиров (красные сорта мяса, сало, колбасы, сливочное масло и др.), отдавая предпочтение ненасыщенным (растительные масла, рыба, орехи и др.
Отдельно хочется отметить, что нет необходимости в полном отказе от жиров и соблюдении номерных столов. Все это безнадежно устарело и не показало своей эффективности. Питание при хроническом панкреатите должно быть полноценное и сбалансированное. За основу рекомендовано брать Средиземноморский тип питания, с достаточным количеством преимущественно ненасыщенных жиров. Однако нельзя забывать, что при высоком содержании пищевых волокон в рационе, может снижаться активность панкреатической липазы. Поэтому целесообразно умеренное потребление пищевых волокон (овощи, фрукты, бобовые, зерновые).
Соблюдение вышеописанных принципов питания при панкреатите позволит с высокой степенью вероятности исключить повторение изнуряющих приступов и обострений.
Помните, что нет универсального рациона питания при хроническом панкреатите, который бы подошел всем, так как выраженность внешнесекреторной недостаточности у всех разная, и соответственно список «разрешенных» и «запрещенных» продуктов будет варьировать. В связи с чем подобрать индивидуальную диету и заместительную ферментную терапию поможет врач гастроэнтеролог/диетолог.
Лечение панкреатита у взрослых
При хронической форме назначаются спазмолитики, которые улучшают отток ферментов, антисекреторные препараты, снимающие воспалительный процесс, и заместительная терапия. Если 90% поджелудочной железы не работает, выписываются ферментные препараты. При острой форме заболевания лечение можно описать тремя словами: голод, холод и покой. Придерживаться такого режима нужно три дня. Кроме того, пациенту ставят капельницу со спазмолитиками и препаратом, который снижает секрецию. В случае некроза поджелудочной железы необходимо хирургическое вмешательство.
Можно ли вылечить панкреатит?
Острая форма панкреатита может закончиться только одним приступом, хронический панкреатит полностью вылечить не получится, но можно добиться ремиссии. Для этого необходимо вовремя принимать лекарства, сдавать анализы (кровь, кал на копрограмму, УЗИ брюшной полости, КТ и МРТ), заниматься профилактикой, соблюдать диету.
Острый панкреатит: лечение и первая помощь
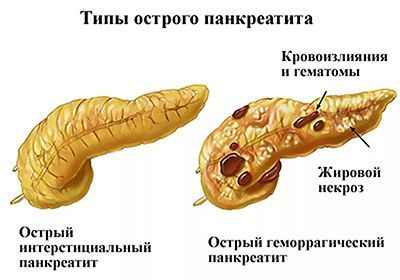
При появлении начальных симптомов болезни необходимо вызвать бригаду скорой помощи. Лечение острого панкреатита проходит исключительно в больничных условиях под постоянным наблюдением специалистов.
В ожидании врачей для облегчения состояния больного можно положить ему на живот холод. Из лекарственных средств можно принять любые спазмолитики – папаверин, но-шпу, смазмалгон и т.п. С момента появления первых симптомов следует прекратить любой приём пищи (в том числе соков) и лечь в постель. Врачи говорят, что никакие медикаменты не лечат панкреатит лучше, чем холод, голод и покой.
Лечение в стационаре проводится с учетом клиники. Применяются спазмолитики, прокинетики, противовоспалительные препараты, антисекреторные, антибактериальные препараты (для профилактики или лечения бактериальных осложнений). Лечение проводится инфузионно(через капельницу). Большое значение имеет диетотерапия (когда пациенту разрешают возобновить прием пищи). Во время еды применяются ферментные препараты.
Как питаться при хроническом панкреатите
Питание при этом заболевании должно помогать нормализовать функционирование больного органа. Следует прислушиваться к советам Диеты №5.
Советы по питанию при хроническом панкреатите:
- еда и жидкости, поступающие в организм должны быть теплыми;
- в течение дня планируйте не менее 5 приемов пищи;
- избегать переедания;
- не делать больших перерывов между приемами пищи;
- уменьшить количество сахара;
- убрать свежий хлеб.
Все блюда, которые готовятся с помощью обжаривания, категорически запрещены.
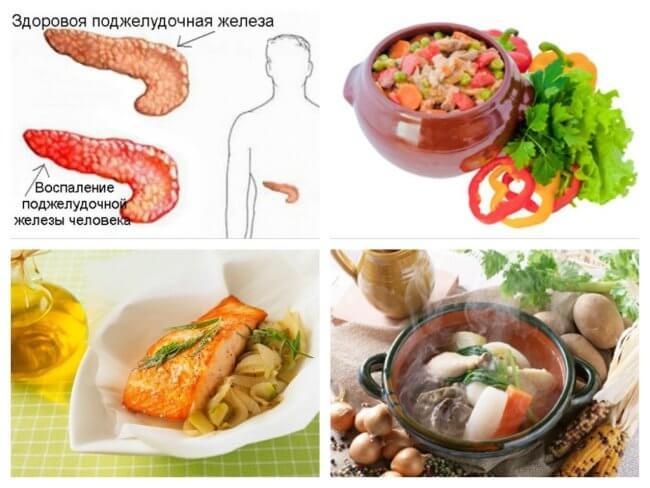
Для формирования правильного питания, следует знать перечень продуктов, которые помогут выздороветь или ухудшить здоровье.
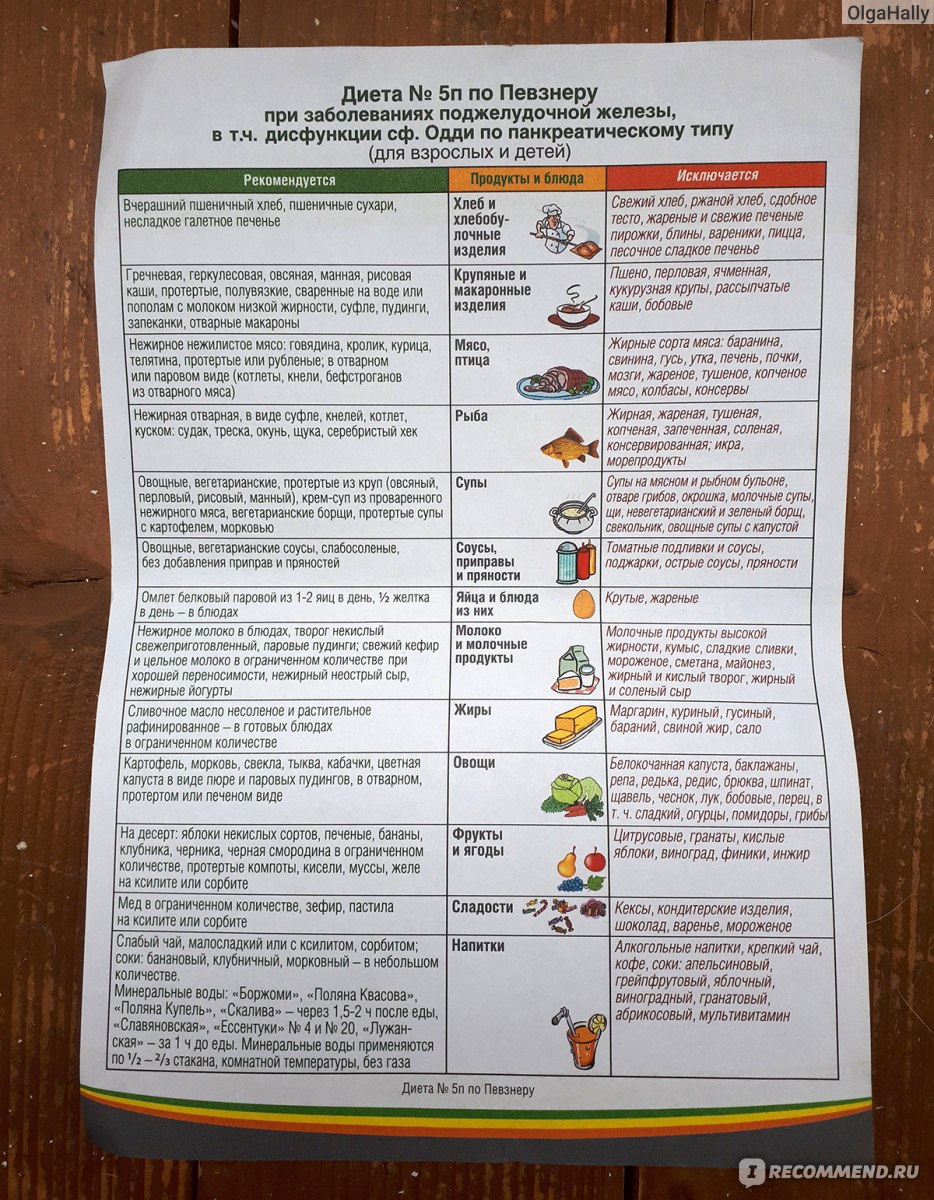
Таблица разрешенных и запрещенных продуктов:
|
продукты |
|
|
разрешенные |
|
|
запрещенные |
|
При возникновении вопросов, рекомендуется обсудить использование тех или иных продуктов с лечащим врачом.
Рецепты блюд при панкреатите

Рецепт приготовления печеных яблок:
- У вымытых яблок удалить сердцевину, стараясь не протыкать нижнюю часть плода.
- В яблоко положить мед.
- Сверху добавить корицу.
- Запечь в духовке.
- Остудить.
Рецепт приготовления свекольного салата:
- Отварить 1 свеклу среднего размера, охладить, измельчить с помощью терки.
- 2 яблока сладких сортов очистить, порезать небольшими кубиками.
- Грецкие орехи измельчить на терке, необходимо приблизительно столовую ложку.
- Все компоненты соединить, перемешать, немного посолить.
- Заправить оливковым маслом.

- Приготовить на воде густую манную кашу, вылить в глубокие формочки, дать остыть.
- Ягоды клубники залить небольшим количеством воды, проварить, вынуть, измельчить, положить обратно в отвар.
- Насыпать сахар, нагреть до кипения.
- Подготовить крахмал, размешать в холодной воде, аккуратно вылить в клубничный отвар, проварить, не давая закипеть. Снять с огня, охладить.
- При подаче загустевший манный пудинг разрезать на кусочки, сверху полить киселем.
При желании любую диету можно дополнить вкусными полезными блюдами.
Рекомендуем видео про разрешенные и запрещенные продукты при панкреатите:
Панкреатит – распространенное заболевание, при лечении которого необходимо придерживаться строгой диеты. Для этого нужно знать, какие продукты можно употреблять, а какие нельзя. Следует придерживаться правил приготовления блюда, общих рекомендаций, касающихся питания.
Что нельзя при панкреатите
В течение 3 суток после обострения болезни рекомендуется лечебное голодание. С 4-го дня пациент соблюдает стол №5 по Певзнеру, который показан также при остром и хроническом холецистите, камнях в желчном пузыре и циррозе печени. Без сбалансированного питания невозможно вылечить гастрит, сахарный диабет и другие заболевания желудочно-кишечного тракта.
При воспалении поджелудочной железы под запретом продукты, активизирующие секреторную функцию, а именно:
- сало, растительные масла;
- свежий хлеб, сдобные изделия;
- молочнокислые продукты из жирного молока;
- конфеты и прочие сладости;
- алкоголь;
- газированная вода, соки;
- соленья, маринады;
- насыщенные бульоны из жирных сортов мяса;
- из овощей лук, чеснок, перец чили;
- цитрусовые;
- кукуруза как свежая, так и консервированная;
- арбуз;
- дыня;
- орехи;
- имбирный корень;
- приправы;
- пшено.
Когда назначается диета при панкреатите?
Рацион нужно менять сразу, как только был поставлен диагноз панкреатит
Особое внимание стоит уделить питанию во время обострения заболевания. Главное, обеспечить пациенту три главных принципа: голод, холод и покой
В период обострения нужно употреблять минеральную негазированную воду, разные отвары и некрепкие чаи. После того, как самый острый период прошел, постепенно ввести в рацион овощной бульон и овсяный отвар.
как правильно питаться при воспалении поджелудочной железы
На последующий период стоит сохранять дробное щадящее питание. Лучше придерживаться его от 6 до 12 месяцев. Именно этого времени достаточно для восстановления органа. К тому же, пациент уже привыкнет к новому образу питания, да и к жизни вообще. Диетические ограничения вне периода обострения не являются слишком строгими. Их достаточно просто придерживаться, а результат превзойдет все ожидания. Правильно подобранное питание поможет не только уменьшить количество и время приема препаратов, но и исключить необходимость операций.
Очень важно! Все лечебные мероприятия, вне зависимости от пола, возраста и степени тяжести должны быть согласованы с врачом. Только врач может оптимально подобрать препараты и расписать корректную диету
Ведь только он имеет правильное представление о состоянии панкреатической железы пациента на основе дополнительных исследований.
Если вам пришлось сесть на диету при панкреатите, придерживайтесь правилам питания, чтобы в дальнейшем не столкнуться с осложнениями.
Что такое диета №5
Диетолог М.Певзнер разработал и апробировал специальную диету, которая помогает лечить больных панкреатитом. Десятилетиями Диета №5 эффективно помогает в борьбе с недугом.
В течение дня больной должен получать обычное количество белков, углеводов. Во время диеты резко сокращается количество блюд, содержащих жир. При этом соли становится меньше, в течение дня в организм не должно поступать больше 10 г.
В период лечения следующие продукты запрещены:
- бобовые;
- с содержанием алкоголя;
- сдоба;
- мясо, птица, рыбы с большим процентом жира;
- приправы;
- шоколад.
Жареные блюда все запрещены. Хлеб только сухой, никакой свежей сдобы. В день допустимо только одно яйцо.
Диета №5 рекомендует включать в меню такие продукты:
- фрукты, с низким содержанием кислоты;
- суфле, пудинги, запеканки;
- чай заваривать некрепкий;
- соки;
- из шиповника готовить отвар;
- больше моркови, свеклы.
Диета, разработанная М.Певзнером, помогает многим, она освобождает от нагрузки больные органы.